|
Открытые Повреждения (Раны) Суставов
Ранения суставов набюдаются сравнительно часто и нередко опасны тяжелыми осложнениями. Обычно ранения наблюдаются на суставах пальцев. Раны суставов бывают колотые, резаные, рубленые, ушибленные, рвано-ушибленные, тангенциальные и огнестрельные. Они наносятся различными режущими и колющими предметами, ударами копытом другого животного, а также при падениях и поскальзыванин.
По степени нарушения тканей сустава и по отношению к его полости раны бывают проникающими и непроникающими, слепыми и сквозными. Проникающие раны, сопровождающиеся нарушением капсулы сустава, называют капсуло-синовиальными. Ранения суставов могут сопровождаться повреждением хрящей и эпифизов, при этом возможны внутрисуставные переломы. Слепая проникающая рана имеет только входное отверстие, а сквозная имеет еще и выходное отверстие. По клиническим признакам раны суставов бывают зияющими и незияющими, свежими и инфицированными. К незияющим относят колотые раны, к зияющим - рвано-ушибленные, рубленые, резаные и др.
Диагноз. Распознавание свежих проникающих ран не вызывает затруднений. Истечение синовиальной жидкости является существенным признаком; оно увеличивается при пассивных и активных движениях сустава, при этом отмечается вспенивание отделяемого вследствие засасывания воздуха в полость сустава. При незияющих ранах суставов, покрытых толстым слоем мышц, истечения синовиальной жидкости можно не установить. Для уточнения диагноза в неясных случаях делают пункцию сустава на некотором удалении от раны, строго соблюдая правила асептики и антисептики. Через иглу вводят теплый новокаинантибиотиковый раствор. Вытекание раствора через рану указывает на ее проникновение в сустав. Свежие проникающие и непроникающие раны зондировать не рекомендуется.
Если проникающая рана была закрыта повязкой, отмечается ее пропитывание синовиальной жидкостью. Ранение сустава, сопровождающееся повреждением хрящей и эпифизов, вызывает резкую хромоту. В содержимом сустава возможно обнаружение капелек жира и костных клеток. О степени повреждения эпифизов судят на основании рентгенографии. Во избежание ошибок при распознавании ран суставов необходимо учитывать наличие бурс, сухожильных влагалищ, расположенных в области сустава.
Клинические признаки болезни зависят от вида раны, степени повреждения тканей, анатомо-топографических особенностей сустава, вида, количества и вирулентности внедрившихся микробов, давности ранения, вида животного и его резистентности.
Ранения суставов в значительной степени снижают их барьерную функцию. Однако инфекционный процесс в суставе развивается не сразу и не всегда. Синовиальная жидкость при проникающих ранениях в течение двух и более суток может оставаться стерильной, тогда как посевы из раны дают рост микрофлоры. Размножению микробов в суставной полости препятствует щелочная реакция синовии, наличие в ней углеводно-белковых комплексов, гиалуроновой кислоты и лизоцима. Истечение синовии непосредственно после ранения способствует механическому вымыванию микробов из суставной и раневой полостей.
У каждого вида животных ранения суставов протекают по-своему. Наибольшие отклонения в общем состоянии в ответ на ранения суставов наблюдаются у лошадей, наименьшие - у собак. У лошадей уже к концу вторых суток после ранения сустава наблюдается ухудшение общего состояния, повышение общей температуры до 39,2-40°. Пульс и дыхание учащаются, отмечается хромота на больную конечность. Ткани по окружности раны становятся отечными, болезненными. Истечение синовии иногда бывает обильным, к третьему-четвертому дню она становится мутной. У животного отмечается лейкоцитоз (12-18 тыс.). Течение раневого процесса характеризуется слабым демаркационным воспалением, без выраженного лейкоцитарного вала, но при наличии сильного серозно-фибринозного и серозно-геморрагического отека окружающих тканей. У овец отмечается повышение температуры тела на 0,2-0,5°; общее состояние остается удовлетворительным. Отек по окружности раны мало выражен, истечение синовии очень умеренное. На раневой поверхности к концу первых суток начинает появляться нежная, стекловидная, слегка желтоватая пленка, которая с третьего дня становится более плотной, приобретает темно-желтый, а затем буро-красный цвет и консистенцию струпа.
У собак при резаных ранах сустава общее состояние почти не изменяется. По краям раны наблюдается умеренная экссудативная реакция, хорошо выраженное демаркационное воспаление с нейтрофильной инфильтрацией тканей. Выделение синовии прекращается на второй - пятый день, заживление раны проходит под струпом и не всегда требует специального лечения.
Лечение проводят с учетом вида животного, общего состояния его, давности ранения и степени повреждения тканей. Основным условием в лечении ран суставов является предоставление животному покоя, защита сустава от вторичного инфицирования, применение терапии, способствующей купированию процесса.
При малозияющих капсуло-синовиальных ранениях следует стремиться к заживлению их под струпом. Более легко это достигается у рогатого скота.
В случае свежих капсуло-синовиальных незияющих ран, когда наблюдается незначительное истечение синовии, а ткани по окружности раны слегка воспалены и хромота не выражена, производят механическую очистку и обеззараживание кожи, рану смазывают раствором йода, обильно припудривают трициллином, пенициллином, биомицином, или смесью антисептических порошков, покрывают марлевой салфеткой и на сустав накладывают легкую защитную повязку. Если рана закрыта сгустками фибрина, ткани по окружности ее умеренно воспалены, общее состояние животного хорошее, хромота незначительная, проводят туалет раны, смазывают ее раствором йода, выступающую часть фибринного сгустка срезают. После этого рану вновь смазывают раствором йода, припудривают порошками (лучше перманганатом калия с борной кислотой в равных частях) и закрывают защитной повязкой. При указанных ранениях повязку снимают через 6-8 дней. Если у животного ухудшается общее состояние, повязку меняют через 2-3 дня и проводят антибиотикотерапию. У лошадей при умеренно зияющих свежих ранах В. Г. Бушков рекомендует применять зритроцитарный аутосгусток с добавлением к нему пенициллина. Сгусток должен быть 2-3-дневный, а в случае острой необходимости не менее 6-часовой давности. Предварительно проводят тщательную механическую антисептику и короткий новокаинпенициллиновый блок и заполняют указанным сгустком полость раны. Для его фиксации в случае необходимости на кожу накладывают 2-3 провизорных шва, на сустав - ватно-марлевую защитную повязку. Являясь биологическим тампоном, аутосгусток способствует заживлению раны под струпом.
При свежих проникающих широко зияющих ранах применяют комплексное лечение. Рану и окружающие ткани тщательно очищают от загрязнений и обеззараживают. Проводят местное или проводниковое обезболивание, при возможности вводят в магистральную артерию новокаин с антибиотиками и иссекают нежизнеспособные ткани, затем вдали от раны делают пункцию сустава и промывают 0,5%-ным раствором новокаина с антибиотиками или фурацилином (1 :5000). Рану припудривают трициллином или смесью антисептических порошков и закрывают послойно глухим швом. В сустав вводят гидрокортизон. Для уменьшения натяжения кожи при необходимости делают ослабляющие разрезы. Сустав покрывают марлевой салфеткой, смоченной йодированным спиртом, и накладывают повязку. В послеоперационный период, особенно у лошадей, в первые 2-3 дня с целью профилактики осложнений применяют противосептическую терапию, новокаиновую блокаду и антибиотики. При гладком течении процесса швы снимают на 8-10-й день. В случае свежих ранений суставов с большой потерей тканей рану обрабатывают и уменьшают ее зияние путем частичного ушивания. Накладывают отсасывающую повязку и применяют комплексную противосептическую терапию.
Более сложное лечение проводят у животных с воспалившимися ранами суставов. В таких случаях необходима ревизия раны и исследование содержимого суставной полости. Если развился синовит, то сустав промывают растворами антибиотиков, удаляют по возможности мертвые ткани. Рану припудривают порошками, накладывают всасывающую повязку. В последующие дни осуществляют комплексную терапию, направленную на профилактику инфекции (см. лечение гнойного синовита). Используют также физиотерапию, в частности ультрафиолетовое облучение.
Положительный результат при лечении проникающих ран дает применение гипсовых повязок; они всасывают экссудат, создают покой пораженному суставу и лучшие условия для гранулирования. Гипсовая повязка подавляет развитие микробов, способствует отбуханию коллоидов. Реакция раневого экссудата под такой повязкой приближается к нейтральной. В целях ускорения заживления ран, формирования нежного эластичного рубца, предупреждения развития контрактур проводят стимуляционную терапию (аутогемотерапию, тканевую терапию, гемоповязки). Различные виды массажа, тепловые процедуры, дозированные активные движения организуют сразу после того, как стихнут острые воспалительные явления, исчезнет опасность развития инфекции. Края раны в таких случаях достаточно прочно срастаются или рана закрывается грануляциями, прекращается истечение синовии.
Гнойный синовит. Гнойное воспаление синовиальной оболочки чаще возникает после ранений сустава, ушибов и других повреждений. Оно может развиться при переходе процесса с параартикулярных тканей, сухожильных влагалищ, синовиальных бурз, сообщающихся с суставом. Метастатические гнойные синовиты наблюдают при сепсисе, послеродовой инфекции, мыте, паратифе, омфалофлебите и др.
Патогенез. В ответ на внедрение микробов в синовиальной оболочке и субсиновиальном слое развивается воспалительный отек с резко выраженной гиперемией. Ворсинки отекают, гиперплазируются и образуют складки. Периваскулярные пространства капсулы инфильтрируются серозно-гнойным экссудатом. Синовиальная оболочка становится бархатистой с желтоватым оттенком. В параартикулярных тканях развивается коллатеральный отек. На второй - четвертый день в ворсинках, синовиальном и подсиновиальном, а с течением времени и в фиброзном слоях гистологически обнаруживают большое количество лимфоцитов, эритроцитов и нейтрофилов. Некоторые чрезмерно гиперемированные сосуды разрываются, обусловливая внутрикапсульные кровоизлияния. Гнойный экссудат в большем количестве скапливается в полости сустава. Уже через 2-3 дня от начала заболевания синовия становится мутной, соломенно-желтого цвета, в последующие дни приобретает геморрагический оттенок, в ней появляются глыбки и пленки фибрина, кусочки отторгнувшихся синовиальных ворсинок. Содержание гиалуроновой кислоты и муцина в синовиальной жидкости резко снижается. К четвертому-пятому дню болезни количество белка в синовии достигает 5,5-6,2%. Реакция ее становится кислой (рН 5,5-6,0). В 1 мл синовии обнаруживается 25-29 тыс. лейкоцитов, что свидетельствует о резко выраженной лейкоцитарной реакции. Тканевые клетки исчезают. Суставные хрящи набухают, теряют блеск, поверхность их становится шероховатой. Анатомического разрушения хрящей при этом не обнаруживается. Гнойно-воспаленный сустав является опасным очагом для развития сепсиса. Как известно, всасывающая способность капсулы сустава при остром воспалении повышается в несколько раз. Всасывание продуктов гнойного воспаления, токсинов приводит к развитию в организме гнойно-резорбтивной лихорадки. Общая температура тела у животного повышается на 1,5-2°, пульс и дыхание учащаются, аппетит резко понижается. Сустав становится болезненным, ткани его напряжены. Температура кожи больного сустава повышается на 5-5,5°, а симметричного интактного сустава на 2-2,5°. Животное слегка опирается больной конечностью. Если в области сустава имеется проникающая рана, то через нее в первые 2-3 дня развития гнойного синовита вытекает мутный, соломенно-желтого цвета экссудат. Малозияющие раны в скором времени обтурируются желеобразным сгустком, истечение экссудата из полости сустава прекращается. Вывороты сустава напрягаются, при пальпации ощущается скапливание жидкости в суставной полости. Иногда при резком сгибании сустава желеобразная пробка , обтурирующая рану, выталкивается и гнойный экссудат выбрызгивается струей. Общее состояние продолжает ухудшаться, хромота усиливается. Больная конечность занимает боннетовское положение.
При синовитах, возникающих после закрытых травматических повреждений, незияющих ран суставов или метастатическим путем, гнойный экссудат с самого начала его образования не может выделяться наружу. Он частично пропитывает ткани сустава, но большая часть его скапливается в суставной полости, образуя эмпиему сустава.
Диагноз ставят по клиническим признакам и анамнестическим данным. Правильность его постановки в необходимых случаях подтверждают пункцией сустава и исследованием пунктата. В начальном периоде гнойного синовита, когда макроскопически изменения синовии установить трудно, используют качественную пробу с трихлоруксусной кислотой. Для этого в пробирку наливают 3- 5 мл 5%-ного или 10%-ного раствора указанной кислоты и вносят туда 2-3 капли пунктата, который под действием кислоты свертывается и распадается на мелкие, быстро оседающие на дно пробирки глыбки. Верхняя часть раствора в пробирке остается почти прозрачной. Капли синовии, взятые из здорового сустава, при внесении их в указанный раствор также свертываются, но образующийся рыхлый сгусток не распадается на глыбки и не оседает на дно пробирки.
Прогноз. Исходы гнойного синовита различны. При своевременном и правильном лечении может наступить выздоровление с полным восстановлением функции сустава. Если же лечение будет запоздалым или сильно проявляется вирулентность микробов, а защитные силы организма ослаблены, то гнойный синовит может принять весьма тяжелую форму заболевания. Наиболее частыми осложнениями гнойного синовита являются гнойный артрит и капсулярная флегмона. В некоторых случаях может развиться также и параартикулярная флегмона.
Лечение должно быть направлено на подавление развития инфекции, быстрейшее купирование процесса. С этой целью проводят комплексное лечение (см. гнойно-резорбтивную лихорадку). Для поддержания защитных сил организма обязательной является общая противосептическая терапия. С целью нормализации нервной трофики и купирования процесса используют новокаиновые блокады. При поражении тазобедренного и коленного суставов делают паранефральную или эпиплевральную блокаду, при гнойном синовите лопаткоплечевого сустава - блокаду нижнего шейного симпатического узла. При гнойных воспалениях нижележащих суставов предпочтительнее пользоваться циркулярной гемоновокаинпенициллиновой блокадой, которую в зависимости от показаний повторяют через 1-2 дня.
Эффективное действие оказывает введение в магистральную артерию натрия сульфацила или же новокаина с антибиотиками.
Местное лечение состоит в удалении экссудата и промывании сустава новокаинантибиотиковыми или новокаинфурацилиновыми растворами, подогретыми до температуры тела. Введение горячих или холодных растворов противопоказано вследствие их раздражающего действия на терморецепторы.
В две противоположные стороны пораженного сустава вводят по игле и через одну из них инъецируют раствор; через вторую иглу начинает вытекать экссудат. Если в области сустава проникающая рана, то вводят только одну иглу, через которую инъецируют раствор; экссудат в этом случае будет вытекать через рану. Сустав промывают медленно, для лучшего удаления экссудата сустав периодически сгибают и разгибают. Заканчивают промывать тогда, когда из полости сустава будет вытекать чистый раствор. Затем после того как вытечет раствор, удаляют одну иглу, а через оставшуюся вводят в сустав гидрокортизон и 300-500 тыс. ЕД пенициллина в малом объеме новокаинового раствора. На область сустава накладывают спиртихтиоловую повязку, применяют сухое тепло.
Сустав промывают ежедневно в течение двух-трех дней. Далее в зависимости от показаний промывание повторяют и в дальнейшем проводят с интервалом в 2-3 дня до появления в суставе синовии, близкой к нормальной.
По мере улучшения процесса болезненность сустава уменьшается, животное с каждым днем начинает более продолжительно опираться на больную конечность. Температура тела становится нормальной и в дальнейшем не поднимается. С этого момента животное нужно выводить на прогулку, постепенно увеличивая ее во времени. На область сустава применяют сухое тепло, озокерит. Введение антибиотиков, несмотря на улучшение процесса и нормальную температуру, продолжают еще три-четыре дня.
Гнойный артрит - гнойное поражение всех элементов, образующих сустав. Происхождение его во многом сходно с гнойным синовитом. Нередко оно развивается как последствие гнойного синовита, капсулярной и параартикулярной флегмон, остеомиелита. Метастатический гнойный артрит наблюдается при сепсисе и некоторых инфекционных заболеваниях.
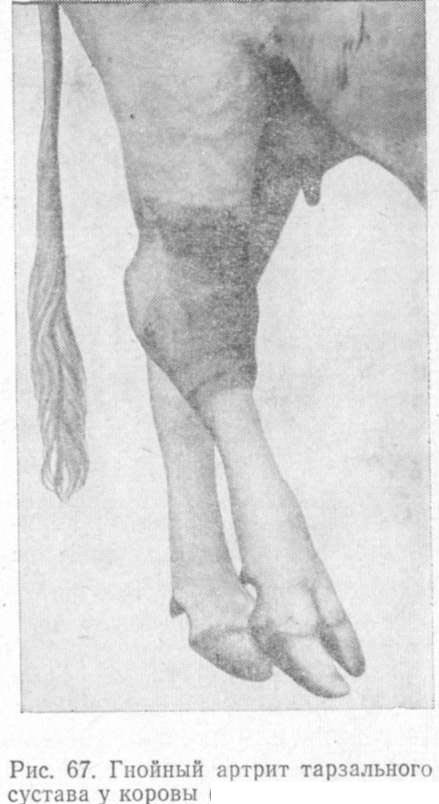
Патогенез. При капсуло-синовиальных проникающих ранениях суставов, сопровождающихся нарушением целостности суставного хряща и внедрением микробов, гнойное воспаление развивается одновременно в поврежденном хряще и капсуле сустава. В большинстве же других случаев гнойному артриту предшествует гнойный синовит.
Изменения, возникающие при гнойном синовите, резко нарушают питание хряща и понижают его устойчивость к токсическому и микробному воздействию. Суставной хрящ разволокняется, межуточное вещество его растворяется. В толщу набухшего, разволокненного хряща проникают микробы и их токсины, которые разрушают хрящевую ткань. Наиболее интенсивно идет распад хряща в зоне соединения его с капсулой сустава. Омертвевшие участки хряща отторгаются, образуя узуры. В начале этого процесса обнажается обызвествленный слой хряща, последующее омертвение которого приводит к обнажению суставной поверхности кости. Создаются условия для проникновения микробов в костную ткань, начинается гнойное воспаление в костях сустава. Гнойный экссудат проникает в костномозговые полости, которые увеличиваются в объеме за счет истончения или даже полного разрушения костных перекладин. Жировая ткань этих полостей перерождается и, замещаясь молодой соединительной тканью, образует пограничную зону отторжения омертвевающих костных участков. На суставных поверхностях костей появляются язвенные участки и костные секвестры. Развиваются воспалительный остеопороз, некроз кости и остеомиелит (рис. 67). Наиболее интенсивно разрушение кости идет вблизи прикрепления капсулы сустава.
Возникает гнойный периостит. Периостальная ткань подвергается очаговому некрозу. После отторжения омертвевших участков могут образоваться экзостозы. На изъязвленных участках суставных поверхностей костей происходит разроет пышных грануляций. Разрастающиеся с противоположных суставных поверхностей грануляции срастаются между собой и позже, после ликвидации гнойного процесса, нередко обусловливают развитие анкилоза. Гнойное воспаление в костной основе сустава при гнойном артрите может оказаться превалирующим, заболевание в этом случае называют гнойным остео артритом. Капсула сустава претерпевает глубокие изменения. Нередко в ней (особенно у крупного рогатого скота) формируются абсцессы - рентгенограмма). Она утолщается, приобретает темно-красный цвет. Синовиальный покров практически полностью разрушается. В местах прикрепления капсулы к костям образуются подкожные абсцессы, которые вскрываются и на их месте образуются свищи.
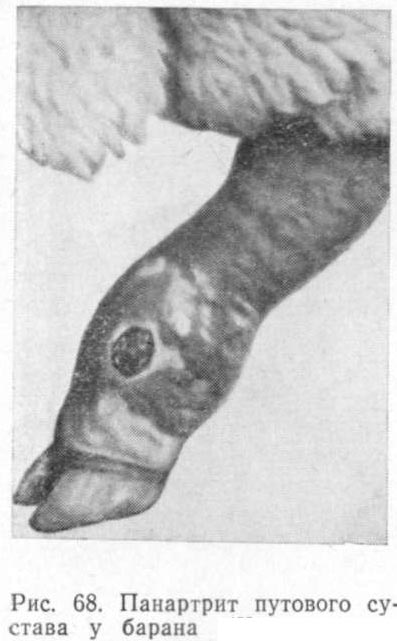
Гнойный артрит, сопровождающийся общим поражением окружающих сустав тканей, называют панартритом. Оставшиеся синовиальные выросты образуют складки, между которыми располагается гнойный экссудат. Последний скапливается в полости сустава, постепенно заменяя синовию, которая обнаруживается лишь в виде небольшой примеси. Экссудат кислый, содержит до 6% общего белка, большое количество микробов, гнойных телец и других клеток, а также омертвевшие ворсинки, кусочки хряща и даже частички омертвевшей костной ткани.
Клинические признаки. Заболевание протекает очень тяжело. Общее состояние больного животного резко угнетено. Температура тела повышается на 1,5-2° и более. У животного развивается прогрессирующая гнойно-резорбтивная лихорадка, нередко переходящая в артрогенный сепсис. Наблюдается хромота высшей степени. Животное удерживает конечность на весу и лишь периодически слегка касается почвы зацепом (рис. 68). Сустав резко болезнен, горячий, контуры его стерты, суставные дивертикулы напряжены.
При наличии в области сустава раны, сообщающейся с суставной полостью, имеется истечение гнойного экссудата желто-зеленого цвета с примесью синовиальной жидкости и другими включениями. Из глубины раны выступают фунгозные грануляции. В некоторых случаях обнаруживают намечающиеся или вскрывшиеся абсцессы. При омертвении капсулярной и других связок сустав становится легко подвижным при пассивных движениях.
На рентгеноснимке обнаруживают увеличение суставной щели, явления воспалительного остеопороза и остеосклероза, экзостозы и метапластические костные образования в пери- и параартикулярных тканях.
Прогноз. Исходы гнойного артрита различны. При бурно протекающем процессе (особенно у лошадей) возможно развитие сепсиса и гибель животного. При более благоприятном течении заболевания возможно выздоровление животного, но в области пораженного сустава остаются стойкие изменения в тканях, приводящие к тугоподвижности сустава.
Лечение гнойных артритов, переходящих в гнойный остеоартрит, трудное. Лечение должно быть комплексным. Применяются общая противосептическая терапия, новокаиновая блокада, интраартериальные инъекции антибиотиков с новокаином и другие антисептические препараты. Местное лечение, рекомендуемое при гнойном синовите, малоэффективно.
В случае прогрессирующего развития процесса осуществляют артротомию (вскрытие сустава) и удаляют некротизированные ткани, при необходимости накладывают контрапертуры. Раневую полость обильно припудривают антисептическими порошками, дренируют и накладывают всасывающую повязку. В последующие дни раневые полости промывают, при наличии мертвых тканей их удаляют. К моменту возникновения грануляций применяют дренаж с мазью А. В. Вишневского, синтомициновой эмульсией. После заполнения раневых полостей грануляциями дренажи извлекают, назначают сухое тепло, массаж, легкие проводки.
В послеоперационном периоде используют общую противосептическую и патогенетическую терапии, антибиотики. Однако лечение не всегда оказывается успешным. При гнойных остеоартритах венечного и копытцевого суставов у крупного рогатого скота целесообразна ампутация пальца или резекция сустава.
Капсулярная флегмона. При значительном поражении мягких тканей сустава и высокой вирулентности микробов капсулярная флегмона развивается первично. Но чаще всего она наблюдается как осложнение при синовите и артрите.
Воспалительный процесс при флегмоне капсулы первичного происхождения начинается в субсиновиальном слое и вскоре захватывает все слои капсулы; он сопровождается гнойным синовитом и поначалу коллатеральным воспалительным отеком параартикулярной рыхлой клетчатки. В последующем возможно развитие параартикулярной флегмоны. Заболевание развивается стадийно (см. Флегмоны). В капсуле сустава образуются микро- и макроабсцессы. Это наиболее выражено у крупного рогатого скота.
Клинические признаки.Заболевание протекает тяжело. Ухудшение общего состояния прогрессирует, температура тела повышается на 2-3°. При вскрытии абсцессов наружу температура несколько снижается. Возникает резкая хромота. Сустав болезнен, горячий, контуры его сглажены, кожа отечная. При абсцедировании обнаруживаются очаги размягчения. При некрозе капсулы и связок отмечается повышенная подвижность сустава при пассивных движениях. Может произойти патологический подвывих или вывих.
Прогноз осторожный, а при осложнении гнойным артритом и тем более панартритом может быть неблагоприятный.
Лечение должно осуществляться в комплексе с общей противотоксической, симптоматической и патогенетической терапией. На область сустава накладывают спиртовысыхающие повязки, применяют сухое тепло. При прогрессирующем течении делают ослабляющие разрезы, образовавшиеся абсцессы вскрывают. При осложнении заболевания артритом делают артротомию (см. Гнойный артрит ).
Параартикулярная флегмона. Первично параартикулярная флегмона возникает при ушибах, ранениях суставов. Вторично она развивается метастатическим путем или по продолжению при гнойном артрите, капсулярной флегмоне. В процесс вовлекается параартикулярная рыхлая клетчатка.
Клинические признаки. Наиболее тяжело протекают флегмоны артрогенного происхождения. У животного резко выражена гнойно-резорбтивная лихорадка, хромота сильной степени. Пассивные движения больного сустава очень болезненны (см. Гнойный артрит ).
Флегмона неартрогенного происхождения протекает менее тяжело. Гнойно-резорбтивная лихорадка менее выражена, температура тела повышается на 1-2°. Животное слегка опирается на больную конечность, движения в суставе ограничены. На стадии абсцедирования обнаруживаются очаги размягчения.
Прогноз при флегмоне неартрогенного происхождения при своевременном лечении благоприятный, при флегмоне артрогенного происхождения - от осторожного до неблагоприятного.
Лечение. Общее лечение такое же, как и при капсулярной флегмоне. При флегмоне, не осложненной артритом, в необходимых случаях делают ослабляющие разрезы, абсцессы вскрывают, мертвые ткани удаляют, применяют отсасывающие повязки. После такого лечения общее состояние животного вскоре начинает улучшаться, постепенно восстанавливается функция сустава. Флегмоны артрогенного происхождения лечат аналогично гнойному артриту и панартриту.
Ревматизм суставов преимущественно наблюдается у рогатого скота, лошадей, собак и свиней. Окончательно природа ревматизма не выяснена. Многие полагают, что причиной ревматического поражения суставов является инфекция. При этом большую роль отводят стрептококкам. Другие указывают на то, что главным в возникновении ревматизма является аллергическое состояние организма, вызываемое повторным воздействием антигена самой разнообразной природы.
А. Д. Сперанский считает основным условием развития ревматизма наличие нервнодистрофических процессов в тканях организма. М. В. Черноруцкий высказывает мнение о том, что происхождение ревматизма обусловлено комплексом причинных факторов инфекционного, аллергического и нервнодистрофического характера, ибо... без инфекции нет аллергической реакции, а без аллергического состояния нет нервнодистрофического процесса.Без одного из этих процессов нет равматизма . Существенное значение в возникновении ревматизма имеют также и предрасполагающие причины (охлаждение, переутомление, нарушение питания и др.), обусловливающие понижение резистентности организма.
Б. В. Ильинский указывает на роль функциональной перегрузки для развития ревматизма, особенно в связи с механическими воздействиями на соответствующий орган. Наибольший приток крови к усиленно работающим органам, например к сердцу, суставам, обусловливает усиленное поступление аллергенов. Этому же способствует изменение обмена веществ в работающих органах и повышенная проницаемость клеточных мембран. Механическая травма, вызывая длительную гиперемию, способствует местной сенсибилизации.
Высказанные положения в значительной степени относятся к суставам. Следует иметь в виду, что ткани сустава богато васкуляризованы и обильно пронизаны значительным количеством нервных окончаний, особенно симпатических нервов, что обусловливает быстрое восприятие суставом нервнодистрофических раздражений, наблюдающихся, в частности, при ревматизме.
Ревматические заболевания суставов у животных проявляются чаще в виде острых серозных, серозно-фибринозных синовитов и фибринозных артритов. Поражаются преимущественно крупные суставы - скакательные, коленные, запястные, локтевые.
При ревматическом поражении тканей В. И. Талалаев выделил три последовательные стадии развития процесса. В первой стадии наблюдаются дегенерация клеток, серозно-фибринозная экссудация и миксематозный отек. Данную стадию В. А. Вальдман называет догрануломатозной, лишенной морфологических изменений, протекающей бессимптомно.
Вторая стадия воспалительная. Первая фаза ее -грануломатозная; она характерна морфологическим изменением клеток, протекает бессимптомно. Вторая фаза -экссудативная, наслаивающаяся на грануломатозную фазу; протекает ярко в виде приступов.
Третья стадия - склеротическая, связанная с фиброзными, склерозирующими изменениями в органах, в частности в синовиальных и серозных оболочках, с необратимыми органическими повреждениями и функциональными нарушениями.
Клинические признаки. Заболевание чаще протекает в острой форме и носит полиартритический характер. Особенно ярко развертывается клиническая картина при ревматическом полиартрите, при котором наблюдаются типичные изменения со стороны сердечно-сосудистой системы. Приступ начинается с повышения температуры, появления внезапных болей в суставах и мышцах. Реже заболевание начинается прямо в суставах без выраженной общей реакции. Поражение каждого сустава в отдельности полностью развертывается в течение нескольких часов. Уже через 2- 3 ч сустав становится припухшим, болезненным, малоподвижным, горячим. При обратном развитии процесса дольше всего сохраняется болезненность.
Припухание суставов является характерным, но не всегда обязательным симптомом ревматического полиартрита. В выраженных случаях воспалительный отек распространяется далеко по окружности сустава. При пункции в суставе обнаруживают небольшое количество мутного экссудата с желтоватым или красноватым оттенком. На рентгеноснимках заметны незначительные диффузные просветления костной ткани. Болезненность суставов сильная, но она может исчезать при покойном состоянии больного и особенно после применения салициловых препаратов. В большинстве случаев заболевание как бы мигрирует с одного сустава на другой. Для ревматизма не обязательно поражение множества суставов в начале заболевания. Но так как процесс прогрессирует быстрее, чем ликвидируется поражение ранее захваченных суставов, то через несколько дней можно наблюдать вовлечение в процесс многих суставов, хотя воспалительный процесс в них при остром течении болезни приобретает обратное развитие и обычно не оставляет после себя никаких изменений. При хроническом процессе наблюдается утолщение капсулы сустава и периартикулярных тканей или деформация и обезображивание одного или одновременно нескольких суставов. У животного отмечается рецидивирующая хромота, сухость и тугоподвижность суставов. Во время движения устанавливается крепитирующий звук. Ревматические поражения суставов часто склонны к рецидивам.
Диагноз. Заболевание распознается на основании клинических и анамнестических данных. Внезапное возникновение и острое начало болезни, летучий характер ее, интермитирующая лихорадка, симметричность поражения суставов (преимущественно крупных), утихание процесса под действием салициловых препаратов являются основными признаками для постановки диагноза. Для окончательного диагностирования заболевания необходимо исключить поражения суставов другой этиологии.
Лечение. Общее лечение такое же, как и при мышечном ревматизме. При ревматическом поражении суставов лечение должно быть направлено на ослабление и ликвидацию аллергического состояния, поддержание защитных сил организма, купирование и ликвидацию процесса. Животному предоставляют покой, содержат его в сухом помещении на мягкой подстилке. На область пораженных суставов применяют тепло-влажные укутывания, иловые и торфяные грязи. В пораженный сустав (особенно на экссудативной стадии) инъецируют гидрокортизон. Положительное действие оказывает втирание болеутоляющих и резорбирующих линиментов с последующим теплым укутыванием сустава. Применяют гормонотерапию (АКТГ, кортизон, преднизолон), бутадион, бруфен, индометацин, пирамидон и другие средства. Уместно использовать аутогемо- и лактотерапию.
В хронических случаях назначают ионофорез йода, диатермоионофорез, парафино- и озокеритотерапию, тканевую терапию и разрешающие мази.
Конкретно в тематике органов заболевания рассмотрены здесь - Частная Ветеринарная Хирургия
Похожий материал по теме:
-
Хронический серозный синовит
Хронический серозный синовит называют также гидроартрозом, или водянкой суставов. Он...
-
Хронические Безэкссудативные Болезни Суставов Артроз
Артроз - хроническое заболевание суставов невоспалительно...
-
Хронические Безэкссудативные Болезни Суставов артрит
Деформирующий артрит - хронический остеоартрит.Болезнь ча...
-
Фибринозный синовит
Фибринозный синовит. Этиология заболевания во многих случаях не ясна. Иногда фибринозные синовит...
-
Серозно-фибринозный синовит.
Серозно-фибринозный синовит. Заболевание развивается после ушибов суставов второй и тре...
|